診療案内
高精度照射対応汎用ライナック装置1台による外部照射療法を行っています。平成28年に装置を更新し、高精度な位置合わせと強度変調回転照射(VMAT)による優れた線量分布での治療が可能となっています。前立腺、脳、頭頸部をはじめ、肺、食道、肝胆膵、子宮など保険適用となるほぼ全症例に対しVMAT照射を実施しています。定位照射(ピンポイント照射)では、10-20か所程度や3 cm以上の脳病変、肺、肝臓、腎臓など呼吸性移動の大きい腫瘍、脊椎など少数個(オリゴ)転移に適応を拡大しています。前立腺20回、乳腺術後16回など寡(少)分割照射を積極的に適用しています。緩和照射でも、高精度照射を活用し、より効果を高め、副作用を軽減できるよう努めています。尚、入院診療、全身照射、小線源治療、粒子線は行っていません。入院での治療が必要な場合は、まず関連診療科にご相談ください。
主な疾患と治療法
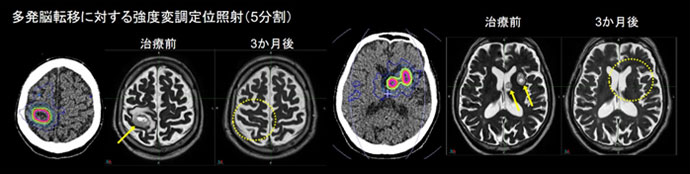
- 転移性脳腫瘍に対する強度変調定位照射
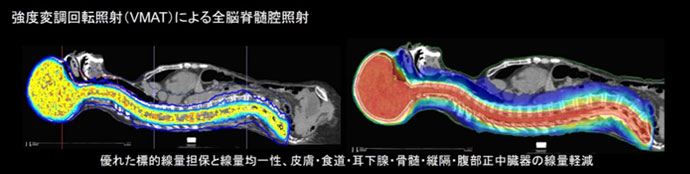
- 強度変調回転照射による全脳脊髄腔照射
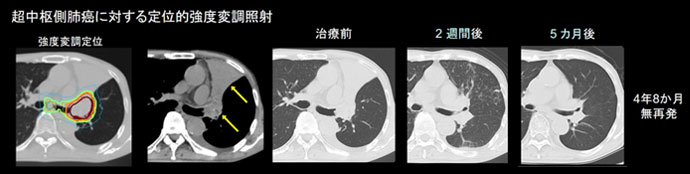
- 肺がん・肺腫瘍に対する定位照射・強度変調放射線治療
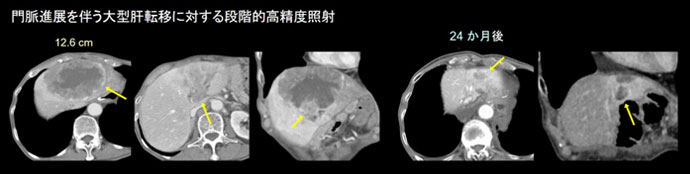
- 肝腫瘍に対する定位照射・強度変調放射線治療
脳腫瘍のなかで最も多い脳転移では、薬物療法との協調のもと、なるべく全脳照射を温存し、局所(定位)照射を優先しています。以前のライナックによる定位照射では、3か所でも1時間程度の治療時間を要しましたが、当院では強度変調回転照射(VMAT)を活用し、10-20か所前後でも20分程度で効率的に治療可能です。大きさ・局在などを考慮した3-15回の柔軟な線量分割を活用し、3cmを超える病変に対しても適応拡大しています。ガンマナイフの線量分布に近い、病変境界での急峻な線量勾配により治療効果・安全性を高めています。病状によっては全脳照射を同時に併用します(SIB-VMAT)。原発性腫瘍に対してもVMAT・定位照射を活用しています。
腫瘍細胞が脳・脊髄周囲の髄液腔に拡がり症状を伴う場合(髄液播種)に、有用な照射法です。広範囲の照射となり、通常の三次元照射では、3つの計画を組み合わせる必要があり(成人)、繋ぎ目での線量の過不足や皮膚炎・食道炎などの急性期の副作用が問題となりやすい治療です。強度変調(VMAT)により、標的体積の線量の均一性の向上・局所の意図的な線量増加とともに、周囲正常組織の線量軽減による副作用軽減が可能です。従来法に比べ、早期の治療開始、治療時間短縮も可能です。汎用ライナック装置での実施可能施設は国内でも限られます。
肺の末梢部にある小型肺がんに対しては4~5回の定位照射が可能です。呼吸に伴う腫瘍の動きが大きい場合は、一時的に呼吸を止めた状態で、照合し照射します。気管支鏡によるマーカー留置を行わず対応しています。定位照射でも、強度変調(VMAT)による線量分布、高い線量率(FFFビーム)を活用し短時間での照射を実現しています。局所進行例や症状緩和目的の照射でも、強度変調・定位照射の技術を活用し、腫瘍への十分な線量担保と正常組織の線量軽減をはかり、より早期の十分な腫瘍縮小に伴う症状の早期改善、治療に伴う副作用の軽減に努めています。
肝臓の部位や栄養血管の状態によっては、手術や他の局所治療(ラジオ波焼灼術、塞栓術)が困難な場合がありますが、そのような例に対し強度変調定位照射(VMAT-SBRT)が適用できる場合があります。肝臓は呼吸に伴い、臓器の動きや変形、周囲臓器の変動が大きいため、一時的に呼吸を止めた状態で、照合し照射します。金属マーカー留置を要しないため、準備から治療まで痛みを感じる処置はありません。強度変調(VMAT)による線量分布、高い線量率(FFFビーム)を活用し短時間での照射を実現しています。病変と胃腸が近い場合や、肝機能(予備能)が低下している場合は、十分な線量付与が困難なことがあります。
- 前立腺がん・膀胱がんに対する強度変調放射線治療
- 婦人科系腫瘍に対する強度変調放射線治療
- 脊椎腫瘍・脊椎転移に対する強度変調定位照射
早期の前立腺がん(臓器限局性)に対する強度変調照射(VMAT)では、金属マーカーや前立腺・直腸間のスペーサー留置は施行せず、コーンビームCTによる毎回の高精度照合を行っています。準備から治療まで痛みを感じる処置はありません。治療回数(期間)は、従来の37~39回ではなく、20回(4週間程度)の寡(少)分割照射を基本としています。強度変調(VMAT)では、小線源治療の線量分布の要素を統合し、周囲の直腸・膀胱の線量軽減、中心部の尿道の過線量軽減により安全性を高め、主病巣への線量増加による治療効果増強に配慮しています。精嚢への浸潤例などでは、強度変調(SIB-VMAT)による骨盤リンパ節領域への同時予防照射を積極的に併用しています。その他の尿路系腫瘍、症状緩和目的の照射でも高精度照射技術を積極的に活用しています。
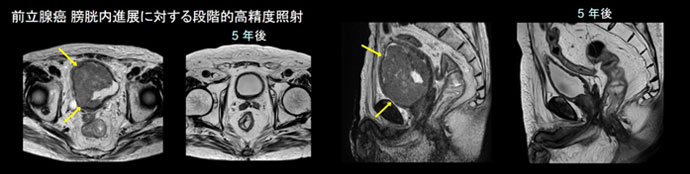
子宮がんに対する根治照射や術後照射では、強度変調照射(VMAT)を標準的に適用しています。従来の2~4方向からの三次元照射では病巣への十分な線量付与が困難なため、小線源療法(腔内照射)の併用が必須です。画像誘導による高精度な小線源治療では、組織内照射を併用した高度な技術を要しますが、十分な経験を有する施設は限られます。組織内照射でも対応困難な例に対しても、VMATを活用し、寛解導入を目指した根治的照射を行っています。また、リンパ節進展が高度な例に対する鼠径部や腹部傍大動脈領域を含む広範囲照射では、強度変調(SIB-VMAT)を活用し、効果・安全性を高めています。
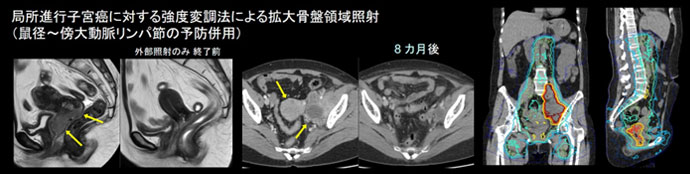
一般的な緩和照射では、皮膚炎、食道炎(頸椎~胸椎)、唾液腺障害(上位頸椎)などが問題となりやすく、脊髄・神経には処方線量と同等の線量が照射されるため、十分な線量付与が困難で、長期的な局所制御は不十分です。特に、単発・少数個(オリゴ転移)では局所の長期制御を目指した十分な線量での治療が望ましいです。強度変調法(VMAT)による定位照射を積極的に活用し、脊髄や周囲組織の線量を軽減しながら、病巣の局所制御効果を高めることで、より良好な症状緩和が得られるよう配慮しています。痛みを伴う例や脊髄硬膜外圧迫を伴う例に対しては早期の治療開始を優先しています。
入院の目安
当科は入院ベッドを有していませんので、入院での放射線治療が必要な場合は、あらかじめ主治医・担当医より当院の関連診療科に紹介・入院依頼をしていただくようお願いいたします。
診療実績
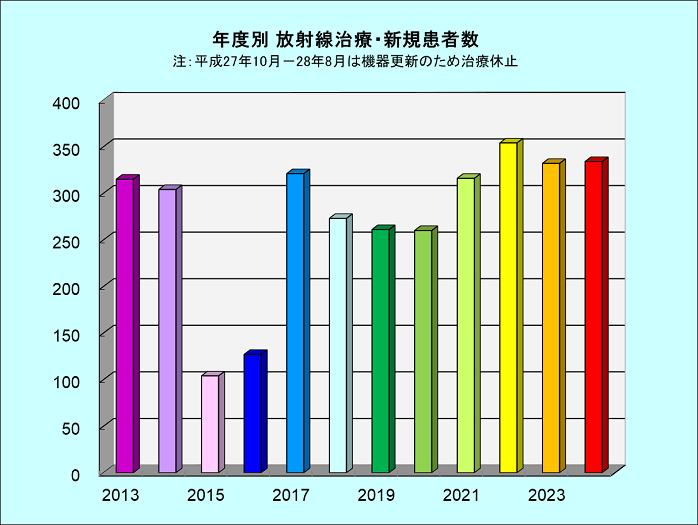
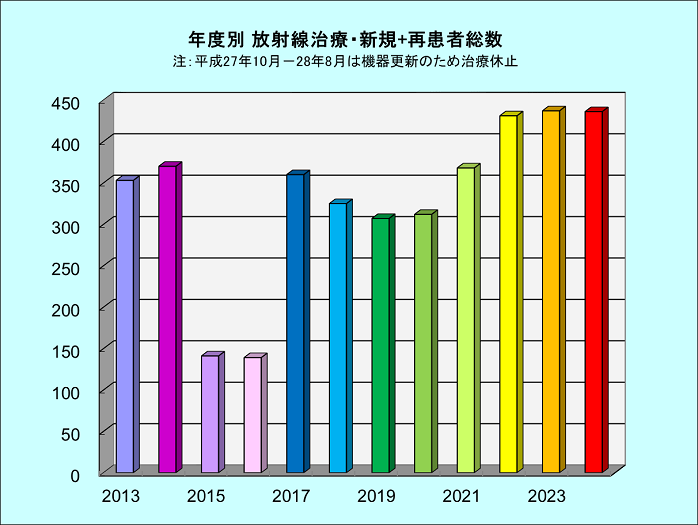
放射線治療患者数
| 原発巣 | 令和2年度 | 令和3年度 | 令和4年度 | 令和5年度 | 令和6年度 |
|---|---|---|---|---|---|
| 新規患者 | 260 | 316 | 354 | 332 | 334 |
| 新規+再診患者 合計 | 312 | 368 | 431 | 437 | 436 |
原発巣別患者数(新患+再患)
| 原発巣 | 令和2年度 | 令和3年度 | 令和4年度 | 令和5年度 | 令和6年度 |
|---|---|---|---|---|---|
| 脳・脊髄 | 5 | 10 | 7 | 4 | 10 |
| 頭頸部(甲状腺を含む) | 24 | 33 | 31 | 34 | 29 |
| 食 道 | 17 | 16 | 11 | 9 | 12 |
| 肺・気管・縦隔(うち肺) | 85(84) | 114(114) | 145(145) | 150(148) | 142(141) |
| 乳 腺 | 42 | 49 | 47 | 46 | 42 |
| 肝・胆・膵 | 8 | 14 | 6 | 4 | 7 |
| 胃・小腸・結腸・直腸 | 15 | 17 | 19 | 20 | 27 |
| 婦人科系 | 12 | 19 | 16 | 26 | 26 |
| 泌尿器系(うち前立腺) | 54(42) | 67(53) | 111(87) | 109(97) | 108(86) |
| 造血器リンパ系 | 17 | 17 | 25 | 18 | 15 |
| 皮膚・骨・軟部 | 1 | 5 | 5 | 9 | 10 |
| その他(悪性腫瘍) | 2 | 3 | 4 | 2 | 3 |
| 良性疾患 | 1 | 4 | 5 | 4 | 5 |
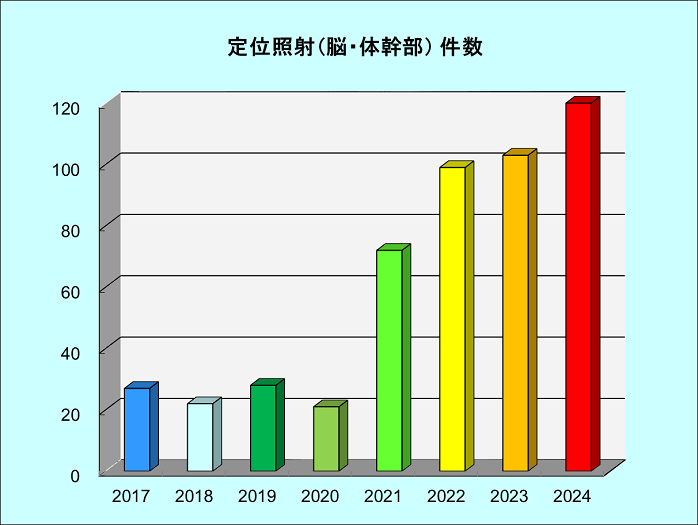
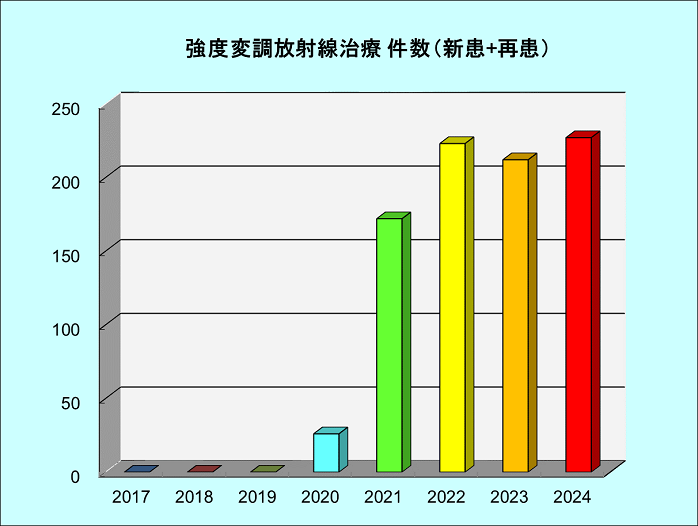
照射法別患者数
| 令和2年度 | 令和3年度 | 令和4年度 | 令和5年度 | 令和6年度 | |
|---|---|---|---|---|---|
| 定位照射(脳) | 9 | 41 | 59 | 51 | 71 |
| 定位照射(体幹部) | 11 | 33 | 40 | 52 | 49 |
| 強度変調放射線治療 | 26 | 172 | 223 | 212 | 227 |
| 回転原体・4門以上照射 | 164 | 133 | 144 | 149 | 136 |
緩和照射
| 令和2年度 | 令和3年度 | 令和4年度 | 令和5年度 | 令和6年度 | |
|---|---|---|---|---|---|
| 緩和照射総件数 | 120 | 148 | 189 | 190 | 187 |
| 脳転移 | 35 | 39 | 58 | 49 | 71 |
| 骨転移 | 53 | 66 | 84 | 81 | 87 |
スタッフ
紹介
大宝 和博おおたから かずひろ
放射線治療科代表部長
- 免許取得年
- 平成6年
- 専門領域
- 放射線治療 / 特に定位照射 / 強度変調放射線治療など高精度外部照射療法
- 専門医・指導医・認定医
- 日本医学放射線学会・日本放射線腫瘍学会 放射線治療専門医 / 日本医学放射線学会 放射線科専門医 / 日本医学放射線学会 研修指導者 / 臨床研修指導医
医学部卒業後、当初は外科系の診療に従事しましたが、脳疾患に対する定位(ピンポイント)照射に従事する機会を得たことを契機に、高精度外部照射療法の有用性・重要性、更なる発展の余地・必要性を認識し、以後専門としています。放射線治療は、二次元から三次元、そして強度変調と、この10-20年間でも装置・技術が大きく進歩しました。その結果、装置・処方線量が同じでも、治療計画・線量分布の違いで効果・副作用はかなり変わってきます。外科医師が手術手技の改良・改善に努力を重ねているように、当院導入装置の機能を最大限活かせるよう努めています。頭部の定位照射に限っても、22年以上経た現在でも、毎年新たな学びを得て創意工夫・改良を重ねています。

