診療案内
血液は、血球(白血球、赤血球、血小板といった細胞成分)と血漿(水や電解質、糖質、脂質、蛋白質などの液体成分)で構成されています。血液内科は、このうち、血球と、凝固因子など一部の蛋白質の異常を扱う診療科です。
つまり、
- 血球産生障害(骨髄異形成症候群、再生不良性貧血、骨髄線維症など)
- 血球破壊(血球貪食症候群、溶血性貧血、免疫性血小板減少症など)
- 血球の悪性・良性腫瘍(白血病、悪性リンパ腫、多発性骨髄腫、多血症など)
- 凝固異常(血友病など)
といった疾患の、診断・治療にあたっています。血液内科の入院患者さんは常時30名ほどで、そのうち8割以上を血液悪性腫瘍が占めます。
当院血液内科の特徴は、総合内科・膠原病内科・老年科と合同で診療にあたっていることにあります。これにより、血液疾患のみならず、患者さんの既往・併存疾患・社会背景まで含めて包括的に診ることを目指しています。

皆さまからよくある質問
- 悪性リンパ腫
- 多発性骨髄腫
- 骨髄異形成症候群
- 血液内科で行う検査について
悪性リンパ腫とは、リンパ球という白血球が悪性化(がん化)したものです。一口に悪性リンパ腫といっても数十種類の組織型があり、どれに相当するかによって治療方針が異なります。最も多い「びまん性大細胞型B細胞性リンパ腫」では、3週毎にR-CHOP療法という化学療法を行いますが、最初の1コース目は入院で経過観察し、重篤な合併症がなければ2~6コース目は外来で行います。どんなに病変が拡がっていても(転移が進んでいても)、完全に治癒する可能性があります。脳・脊髄での再発リスクが高いと判断した場合は、予防的に抗がん剤の髄腔内投与を行います。特異な部位に病変を有する場合、例えば消化管リンパ腫では、治療の過程で消化管穿孔を来すリスクがあり、病変が消失するまで絶食+点滴栄養で化学療法を行います。また、脳悪性リンパ腫の場合は、通常の化学療法剤は届かないため、大量メソトレキセートを含む化学療法+放射線照射を行います。
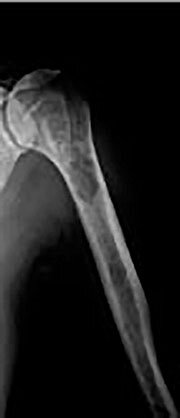
(内部の黒く抜けた部分)
多発性骨髄腫とは、形質細胞という骨髄の白血球が悪性化(がん化)したもので、人口の高齢化に伴い近年増加傾向にあります。骨髄腫細胞が増殖すると骨を溶かして骨折しやすくなり、また貧血や腎不全などの様々な合併症を引き起こします。最近続々と新薬が開発されており、治療成績は飛躍的に向上していますが、残念ながら完全な治癒は現在でも難しい疾患であり、生活の質(QOL)を保ちつつできるだけ長生きできるようにする、病気とつきあっていくのが治療目標です。65歳以下であれば、レナリドミドやボルテゾミブを含む化学療法で骨髄腫細胞を減らした後に、超大量メルファラン療法+自家末梢血幹細胞移植という強力な治療で長期の寛解を目指します。高齢の場合、あるいは全身状態が不良な場合は、体力に応じてLd療法やMPV療法などを行います。
骨髄異形成症候群は、骨髄細胞の遺伝子(細胞の設計図)に傷がついて異常な血球ができてしまう病気です。異常な血球はせっかく造ってもすぐに壊されてしまうため、血球の数が減ってしまいます。このため、肺炎などの感染症や貧血、出血を来しやすくなります。また、遺伝子の傷が蓄積すると骨髄細胞が悪性化(がん化)して白血病へ進展することがあります。骨髄検査で白血病へ進行するリスクをある程度予測することができ、リスクが低い場合は経過観察や輸血などの対症療法を行い、リスクが高い場合はアザシチジンという化学療法を繰り返すことで進行を足止めします。アザシチジンは7日間の点滴を1か月毎に行う治療で、最初の1コースは入院で経過観察し、その後は外来で行います。65歳以下であれば、骨髄移植による根治療法を検討します(専門の病院を紹介します)。
採血(血液目視像):
通常の血液検査は自動測定器で結果を出しますが、血液内科では技師や医師が顕微鏡で血球を観察し、機械では読み取れない異常を探します。
骨髄穿刺:
血球はすべて骨髄(骨の中心部)で造られており、骨髄を採取して異常を解析します。具体的には、腸骨(骨盤の骨)に局所麻酔をして針を刺し、1mLほど骨髄液を吸引します。検査時間は約10分で、一瞬、強い痛みを生じますが、痛みが残ることはまれです。
骨髄生検:
骨髄線維症など骨髄液を吸引できない場合や、正確に骨髄密度を測定したい場合などは、骨髄穿刺に加え骨髄生検をします。腸骨に局所麻酔をして、骨髄穿刺よりも太い針を刺し、1mm×1.5cmほどの骨髄を切り出します。検査時間は約15分です。昔は強い痛みを伴う検査でしたが、針の改良により低侵襲で切り出すことが可能になり、骨髄穿刺とほとんど変わらない負担で施行できるようになっています。
入院の目安
| 区分 | 入院期間 |
|---|---|
| 悪性リンパ腫(R-CHOP療法初回投与) | 18日 |
| 多発性骨髄腫(Ld療法初回投与) | 8日 |
| 骨髄異形成症候群(AZA療法初回投与) | 21日 |
| 急性骨髄性白血病(寛解導入+地固め療法) | 5か月 |
診療実績
| 疾患名 | 令和2年度 | 令和3年度 | 令和4年度 | 令和5年度 | 令和6年度 |
|---|---|---|---|---|---|
| 悪性リンパ腫 | 64 | 49 | 56 | 55 | 69 |
| 急性・慢性白血病 | 16 | 15 | 10 | 23 | 24 |
| 多発性骨髄腫 | 17 | 22 | 19 | 22 | 14 |
| 骨髄異形成症候群 | 14 | 10 | 8 | 11 | 14 |
| 再生不良性貧血 | 7 | 3 | 1 | 2 | 3 |
| 免疫性血小板減少症 | 6 | 6 | 3 | 15 | 11 |
| その他 | 10 | 11 | 15 | 18 | 10 |
| 合計 | 134 | 116 | 112 | 146 | 145 |
*新規に入院治療を開始した血液疾患の患者数
| 検査名 | 令和2年度 | 令和3年度 | 令和4年度 | 令和5年度 | 令和6年度 |
|---|---|---|---|---|---|
| 骨髄穿刺 | 300 | 345 | 324 | 341 | 320 |
| 骨髄生検 | 197 | 175 | 179 | 228 | 203 |
スタッフ
紹介
矢野 寛樹やの ひろき
通院治療センター長兼血液内科代表部長
- 免許取得年
- 平成12年
- 専門領域
- 造血器悪性腫瘍 / 血液疾患一般 / がん薬物療法
- 専門医・指導医・認定医
- 日本内科学会 認定内科医 ・ 指導医 ・ 総合内科専門医 / 日本血液学会 血液専門医 ・ 指導医 / 日本臨床腫瘍学会 がん薬物療法専門医 / 日本がん治療認定医機構 がん治療認定医 / 臨床研修指導医
血液疾患には専門性の高い多種多様な治療薬があります。治療によって得られるものと、逆に副作用や社会的な負担とのバランスはとても難しく、固定概念にとらわれない全人的な評価とわかりやすい説明を心がけています。
浅尾 優あさお ゆう
血液内科部長
- 免許取得年
- 平成19年
- 専門領域
- 造血器悪性腫瘍 / 血液疾患一般 / 造血幹細胞移植
- 専門医・指導医・認定医
- 日本内科学会 総合内科専門医・指導医 / 日本血液学会 血液専門医 / 臨床研修指導医
水谷 栞みずたに しおり
血液内科医長
- 免許取得年
- 平成31年
- 専門領域
- 造血器悪性腫瘍 / 血液疾患一般
村手 慎哉むらて しんや
医員
- 免許取得年
- 令和3年
- 専門領域
- 血液疾患一般

